高槻市|内科|腎臓内科|やまぐち内科・腎臓内科




高槻市|内科|腎臓内科|やまぐち内科・腎臓内科


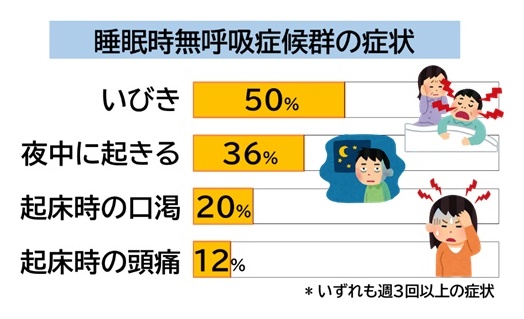
睡眠時無呼吸症候群

睡眠時無呼吸症候群
 睡眠時無呼吸症候群セルフチェックシート
睡眠時無呼吸症候群セルフチェックシート
「もしかして…?」と思った方へ
以下の項目にいくつ当てはまりますか?
 睡眠中の症状チェックシート
睡眠中の症状チェックシート
□ いびきをかくと家族に言われた
□ 寝ているとき、呼吸が止まっていると言われた
□ 息苦しさや、息が詰まるような感覚で目が覚める
□ 夜中に何度もトイレに起きる
□ 寝汗をかくことが多い
□ 朝起きたときに頭痛がある
□ 熟睡感がない・夜中に何度も目が覚める






 日中の症状チェックシート
日中の症状チェックシート
□ 昼間に強い眠気を感じる
□ 車の運転中や会議中につい眠ってしまいそうになる
□ 朝すっきり起きられず、疲れがとれない
□ コーヒーやエナジードリンクで眠気をごまかしている
□ 集中力が続かない・ミスが増えた
□ 気分が落ち込みやすい、イライラしやすい
□ 性欲の低下を感じる






 健康状態・病歴チェックシート
健康状態・病歴チェックシート
□ 高血圧や糖尿病、脂質異常症などを治療中
□ 肥満気味だと感じる
□ 健診で「血圧が高い」「尿酸値や血糖値が高い」と言われた
□ 家族に睡眠時無呼吸症候群と診断された人がいる




◎ 判定の目安
 3項目以上当てはまる方
3項目以上当てはまる方
→ 睡眠時無呼吸症候群の可能性があります。早めの検査をおすすめします。
 5項目以上当てはまる方
5項目以上当てはまる方
→ 中等症以上のSASの可能性も。放置すると生活習慣病や突然死のリスクが高まることがあります。
受診すべきか、悩んでいる方へ
「睡眠時無呼吸症候群かもしれない」「検査したほうがいいかな」「でもCPAPって機械を使うのはちょっと…」
そんなふうに思いながら、つい受診を後回しにしていませんか?
治療のメリットをご存じでないと、「わざわざ病院に行くのは面倒…」と感じる方も多いかもしれません。
でもまずは、治療で得られるメリットや放置した場合のデメリットを知ってみてください。
詳しいパンフレットをお配りしています

睡眠時無呼吸症候群とは?
睡眠中にいびきや無呼吸が繰り返される病気です。
その影響で脳や体がしっかり休めず、日中の眠気だけでなく、高血圧・心臓病・糖尿病の悪化、さらには突然死を招くこともあります。
 夜間の症状
夜間の症状
- いびき
- 無呼吸
- 息苦しさ(窒息感)
- 動悸
- 途中で目が覚める(中途覚醒)
- 熟睡感がない
- 口やのどの渇き(口呼吸)
- よだれ
- 悪夢
- 夜間の頻尿
- 寝汗
 日中の症状
日中の症状
- 強い眠気
- 倦怠感
- 気分の落ち込み
- 朝の頭痛
- 朝方の咳(胃酸逆流)
- 性欲低下、勃起不全
- 集中力・判断力の低下
- 活動意欲の低下
私には関係ない?実は多い「隠れ睡眠時無呼吸症候群」
「少しはいびきかくけど、大したことない」
「あれは太っている人の病気でしょ?」
「私は関係ないよ」
…と思っていませんか?
実は、睡眠時無呼吸症候群(SAS)はとても身近な病気です。


ある研究では、30~69歳の日本人のうち
● 軽症以上のSAS :32.7%
● 中等症以上のSAS:14.0%
に該当するとされています(Lancet Respir Med 2019)。
つまり、3人に1人は軽症以上のSASということになります。
「太った人の病気」と思われがちですが、実際には
◆ SAS患者の約4割は標準体型という報告もあります(『診断と治療のABC:睡眠時無呼吸症候群』2017年)。
年齢・性別も関係します
SASは特に
・40~60代の男性
・閉経後の女性
に多く見られます。
ちょうど高血圧・糖尿病などの生活習慣病が目立ってくる年代と重なるため、併せて治療を考える方も多くいらっしゃいます。
睡眠時無呼吸症候群=いびき? それだけではありません
「いびき=SAS」というイメージが強いですが、いびきがないSASも少なくありません。
たとえば、下図(Arnardottir ES et al. Eur Respir J 2016)によると、
いびきを伴うのはSAS患者の約50%。
つまり、いびきが目立たない人も半数いるということです。
また、他の症状もはっきり出ないことが多く、
「症状がないから私は関係ない」と思ってしまいがちです。
でも、自覚症状がなくても…
実際には、無呼吸により
・血圧が上がる
・動脈硬化が進行する
・脳や心臓に負担がかかる
といった問題が、静かに進んでいる可能性があります。
気になる方は、「様子見」せず、ぜひ検査を受けてみてください。
睡眠時無呼吸症候群だと、何が問題なの?
この病気は、単に「いびきがうるさい」というだけの問題ではありません。
特に重要な問題として、以下の点が挙げられます。
1. 寿命に関わる
睡眠時無呼吸症候群(SAS)は、軽症でも放置すれば命に関わるリスクがあります。
特に重症例では、突然死・心疾患・脳血管障害のリスクが高まることが明らかになっています。

SASは、心血管疾患の発症率を高めることが知られています。
また、生活習慣病との関連も深く、糖尿病や高血圧などの悪化要因にもなります。
2. 仕事のパフォーマンスが落ちる
睡眠の質が悪いため、日中も「頭がぼんやり」したまま。
コーヒーやエナジードリンクで眠気をごまかしても、脳の働きまで回復するわけではありません。
睡眠不足によって起こる変化
● ケアレスミスが増える
● 集中力や判断力が低下する
● 感情のコントロールが難しくなる(イライラしやすくなる)
PLoS One. 2010 Feb 5;5(2):e9087.
Sleep. 1997 Apr;20(4):267-77.
「集中できずにスマホばかり見てしまう」「短時間で仕事を終わらせたいのに進まない」
そんなお悩みがある方は、SASが原因の可能性もあります。
3. 自動車事故のリスクが高まる
SASによる日中の眠気は、運転中の居眠りや判断力の低下につながります。
ある研究では、SAS患者の交通事故リスクは一般の7倍に上るとされています。
N Engl J Med. 1989;320:868-9.
実際には、SASと気づかれないまま起きた事故も多いと考えられています。
以下のリンクでは、SASが関係した交通トラブルの事例がまとめられています:
 https://659naoso.com/sas/trouble
https://659naoso.com/sas/trouble
大切な命を守るためにも、SASの早期診断・治療が欠かせません。
4. 生活習慣病との関連
SASは、高血圧・糖尿病・脂質異常症などの生活習慣病との関連が深く、治療の妨げになることもあります。
● 高血圧との関係
下のグラフ(循環器ガイドライン)に示すとおり、SASと生活習慣病の合併率は非常に高いです。

たとえば「3剤以上の薬を飲んでも血圧が下がらない(治療抵抗性高血圧)」方の約6割にSASがあるとの報告もあります。
さらに、CPAP治療を行うことで血圧が平均7mmHg低下したというデータもあります。
※参考:アムロジピン(一般的な高血圧治療薬)は1錠あたり約10~15mmHgの降圧効果があると報告されています(Clin Ther 1996;18:608-625)。
● 糖尿病との関係
SASと2型糖尿病の関連も報告されており、お互いが悪循環を起こす関係にあります。
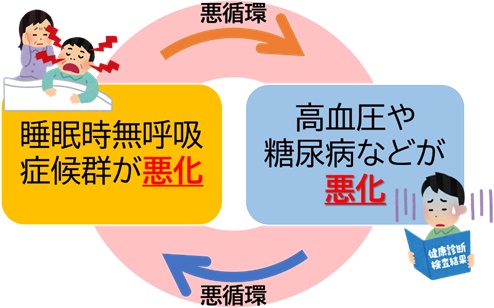
SASを治療することで、血糖コントロールが改善する可能性があります。
まとめ:薬を減らしたい方にもSASのチェックを
現在、高血圧や糖尿病の治療中で
● 薬を減らしたい
● できるだけ自然な方法で治療したい
という方にとっても、SASの治療は有効な選択肢です。
いびきや日中の眠気など、上記のような症状が当てはまる方は、ぜひ一度、検査を受けてみてください。
どこに受診すればいいの?
睡眠時無呼吸症候群(SAS)が疑われる場合、どの診療科を受診すべきかは、症状や併存疾患によって異なります。
つまり、SASに加えて「何を一緒に治療したいか?」を考えることが、診療科選びのポイントになります。

どの診療科を受診すればいい?
以下のような方は総合内科専門医での治療をお勧めします。
高血圧・糖尿病・高脂血症・腎臓病などの生活習慣病がある
肥満やメタボ体形であり、食事療法や運動療法も含めた治療を考えたい
「薬を減らしたい」「CPAPをやめたい」などの希望がある
全身の健康管理も一緒にしてほしい
初めてなので、まずは相談したい
 このような方は、ぜひ総合内科専門医へ
このような方は、ぜひ総合内科専門医へ
 ポイント
ポイント
SAS合併による高血圧や糖尿病の場合
ただ血圧や血糖の薬を使うだけでは
- SASの影響で、血圧や血糖が下がりにくい
- むしろ薬が増えてしまう(薬が効きにくいため)
- 他の生活習慣病(高血圧だけの人→糖尿病になる、糖尿病だけの人→高血圧になるなど)も悪化させうる
そこで総合内科専門医のSAS治療では
 SASも血圧・血糖治療も総合的に対応
SASも血圧・血糖治療も総合的に対応
→ 薬を減らす一手
 他の生活習慣病も早めに対応
他の生活習慣病も早めに対応
→ 治らなくなる前に、早めに手が打てます
 食事や運動療法も対応し、全身の健康管理
食事や運動療法も対応し、全身の健康管理
→ 肥満改善など、根本的治療についても相談
SASは全身に影響を与える病気です。
ですので、全身について相談できる主治医のもとで診断・治療をしましょう!
睡眠時無呼吸症候群の検査と治療
当院の強み:生活習慣病とSASの両方を総合的にサポート
睡眠時無呼吸症候群は、以下のような疾患と深く関係しています。
・高血圧
・糖尿病
・心疾患
・慢性腎臓病
当院では、これらの生活習慣病と睡眠時無呼吸症候群を同時に診療することで、相互の改善をめざします。
たとえば──
- CPAP治療で血圧が改善し、降圧薬を減らせる可能性
- 生活習慣病の管理で、SAS症状の軽減やCPAP離脱の見込み など
必要に応じて、耳鼻科・歯科・睡眠専門施設とも連携しながら治療を進めます。
夜中に何度もトイレに起きる「夜間頻尿」は、SASによることもありますが、膀胱や前立腺の異常が原因であることもあります。
これらの場合は、泌尿器科での診察が必要となることもあります。気になる方は医師にご相談ください。
当院で行う検査の流れ
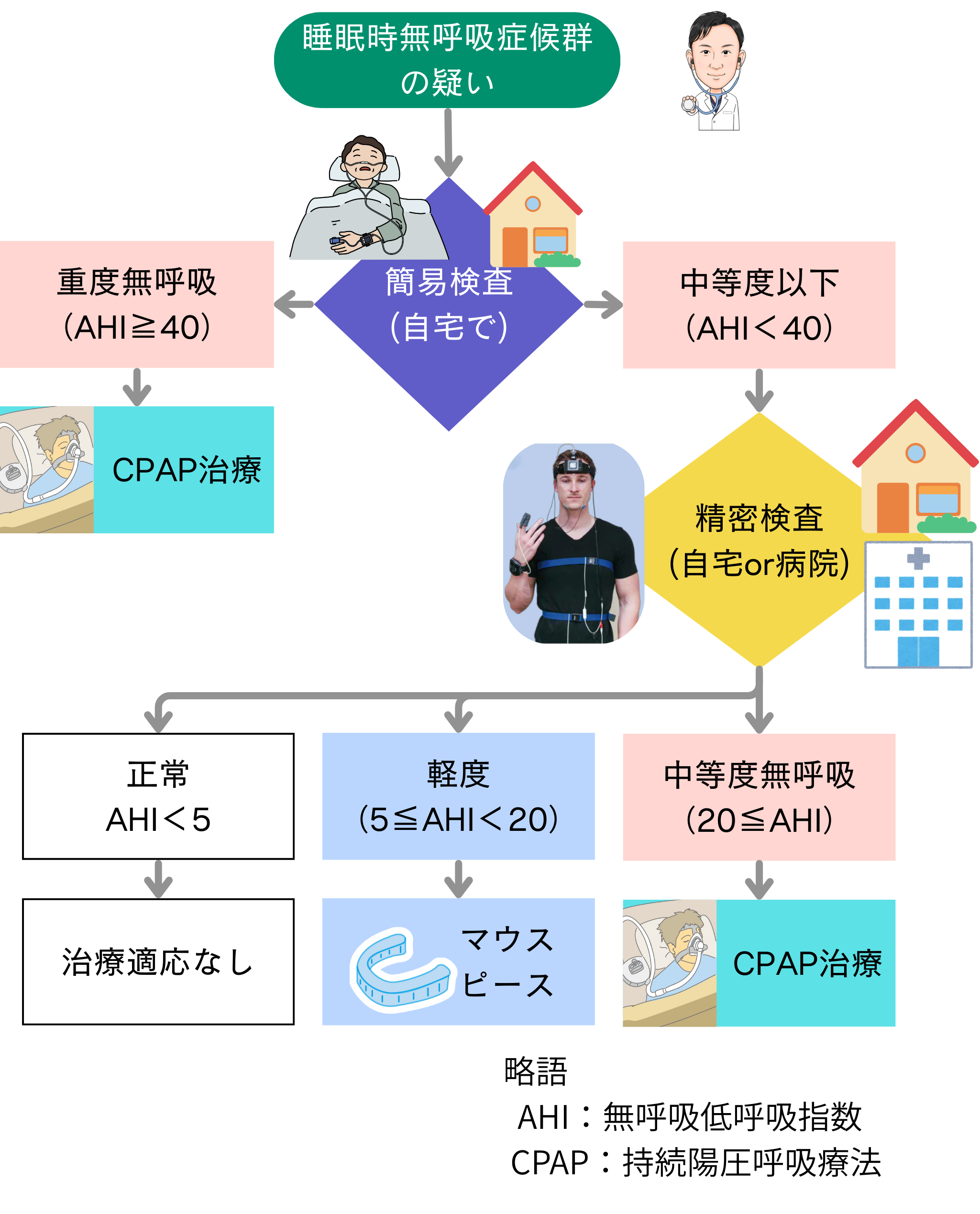
※上記の「軽度」「中等度」「重度」は、その後の治療内容に準じた分類です。SASの重症度分類ではありません(SASの重症度分類ではAHI5未満を正常、5以上15未満を軽症、15以上30未満を中等症、30以上を重症と定義されます)
Ⅰ.簡易ポリソムノグラフィ(PSG)検査について
睡眠時無呼吸が疑われる方が最初に行う検査です。もちろん自宅でできます。
① 問診・診察

まずは医師による診察で、症状や生活習慣についてお聞きします。
必要に応じて血圧や体重などもチェックします。

② ご自宅でできる簡易検査(スクリーニング検査)

専用の機器を自宅に郵送します。一晩装着していただき、ご自宅で睡眠中の呼吸状態を測定します。
鼻や指にセンサーをつけて、無呼吸の有無や血中の酸素濃度などを記録します。
※痛みはありません。機器の装着方法も丁寧な説明がございます。

③ 結果の説明・今後の方針

翌日以降にコンビニなどから機器を返送していただき、そこから1~2週間程度で結果をご説明します。
無呼吸の程度に応じて、さらなる精密検査(※下記)や治療(CPAPなど)をご提案します。
Ⅱ.精密検査(フルポリソムノグラフィー(full PSG)検査)について
① 簡易PSG検査の結果
簡易検査にてAHI(無呼吸低呼吸指数)が20以上、40未満だった場合、精密検査へと進みます。
以下は、自宅での精密検査か、入院での精密検査をお選びいただけます。
② ご自宅でできる精密検査(full PSG検査)の場合

専用の機器を自宅に郵送します。一晩装着していただき、ご自宅で睡眠中の呼吸状態を測定します。
簡易検査とは違い、脳波や呼吸状態、体動など詳細なデータをとるため、頭、あご、胸、腹などに複数のセンサーを付けて就寝していただきます。
※痛みはありません。機器の装着方法も丁寧な説明がございます。

③ 結果の説明・今後の方針

翌日以降に機器返却いただき、そこから1~2週間程度で結果をご説明します。
無呼吸の程度に応じて、治療(CPAPなど)をご提案します。
※入院での精密検査がご希望の方には総合病院へ紹介させていただきます。
精密検査は自宅?入院?
どちらも精度の高い検査ですが、いくつかの違いがあります。

< 在宅検査の場合 >
◆ メリット
- ご自宅で普段通りの環境で眠れるため、緊張や環境の変化による影響が少ない
- 通院・入院の手間や時間が省ける
- 入院費用がかからず、比較的安価
- 仕事や家事など日常生活の予定に合わせやすい
◆ デメリット
- 機器の装着や操作を患者さんご自身で行う必要がある(※)
- 機器トラブルがあっても、その場で医療スタッフが対応できない
- 周囲の生活音やペットなど、家庭環境による測定への影響がある場合がある
(※とてもわかりやすい説明書+装着方法の動画があるため、どなたでも簡単に行えます)
< 入院検査の場合 >
◆ メリット
- 医療スタッフが機器の装着や調整を行い、正確で安定したデータを得やすい
- 測定中に機器の不具合や電極の外れなどがあっても即時対応可能
- 呼吸状態や酸素飽和度などの異常があれば、その場で安全管理ができる
- 外部環境の影響を受けにくく、検査精度が高い
◆ デメリット
- 普段と異なる環境での就寝になるため、寝付きや睡眠の質に影響が出ることがある
- 入院のための時間や費用がかかる
- 仕事や家庭の予定調整が必要
つまりまとめると
- 日常に近い環境での測定を重視するなら「在宅フルPSG検査」
- 精度や安全性の確保を優先するなら「入院でのフルPSG検査」
当院では患者さんの生活スタイルや症状に合わせて、最適な検査方法をご提案します。
睡眠時無呼吸症候群の治療について
主な治療法
① CPAP(シーパップ)療法【標準治療】
睡眠中にマスクを装着し、気道に空気を送り続ける装置です。
無呼吸を防ぎ、いびきや日中の眠気が大幅に改善されます。
● 中等症~重症の方に推奨される治療法です
● 健康保険が適用されます(月1回の通院でフォロー)
② マウスピース治療(口腔内装置)
軽症の方やCPAPが合わない方には、下あごを前に出す専用のマウスピースを使う治療があります。
● 提携の歯科医院にご紹介します
● 睡眠中に気道が詰まるのを軽減させます
③ 減量・生活習慣の改善
肥満が原因の場合は、体重のコントロールが大きな効果をもたらします。
● 食事・運動療法も当院でサポートします
● 飲酒・喫煙の見直しも重要です
→「ダイエット外来(自費診療)」もご参照ください
④ 手術療法(必要に応じて)
扁桃腺肥大や鼻中隔の異常など、構造的な問題がある場合は耳鼻科での手術が検討されることもあります。
● 当院では、専門医と連携して治療方針を決定します
睡眠時無呼吸症候群に関する
よくあるご質問(FAQ)
- いびきだけで受診してもいいんですか?
-
はい、大丈夫です。
いびきはSASの重要なサインのひとつです。
無呼吸が隠れていることもあるため、気になる方はぜひご相談ください。
- どんな症状があれば受診したほうがいいですか?
-
朝の頭痛
日中の強い眠気
夜間頻尿や息苦しさ
集中力の低下やイライラ感
これらが複数あてはまる方は、検査をおすすめします。
- 自宅でできる簡易検査とはどんなものですか?
-
鼻や指にセンサーをつけて、一晩眠るだけでOK。
呼吸の状態や血中酸素濃度を記録し、無呼吸の有無や重症度の目安を確認します。結果により、重症であればCPAPの適応があります。中等症の場合は、さらに精査をご提案します。
- 検査は痛いですか?
-
痛みはありません。
装着も簡単で、睡眠を大きく妨げることはほとんどありません。
- 検査の費用はどれくらいかかりますか?
-
保険診療で行う場合、3割負担の方で3,000~5,000円程度が目安です。
事前に費用の説明もいたしますのでご安心ください。
- 検査結果はいつわかりますか?
- 通常、検査機器をご返却いただいた1週間後(休診日含まず)に結果をご説明します。
- 必ずCPAPをつけないといけませんか?
-
いいえ。
軽症の場合は、マウスピースや生活習慣の改善で対応できることもあります。
中等症以上の場合は、CPAPを使うことで劇的に改善する場合が多いです。
- CPAPを一生続ける必要がありますか?
-
そうとは限りません。
減量や治療で無呼吸が改善すれば、CPAPを中止できるケースもあります。
当院では、CPAP卒業を目指した治療もサポートしています。
- CPAPをつけるのが不安です。使いこなせますか?
-
装着には少し慣れが必要ですが、使い方やメンテナンスを丁寧にご説明します。
多くの方が1~2週間で違和感が減り、体調の改善を実感されています。
- 睡眠薬を飲んでいても検査できますか?
-
はい、可能です。
普段通りのお薬で検査を受けていただけます。事前に服薬状況をお伝えください。
- SASは治る病気ですか?
-
原因によって異なります。
体重の減少や鼻の手術、生活改善で治る場合もありますが、慢性的な場合は継続的な管理が必要です。
- 女性にも多い病気ですか?
-
はい、特に更年期以降の女性に増えます。
男性に多いと思われがちですが、女性も注意が必要です。
- 他の病気とあわせて診てもらえますか?
-
もちろん可能です。
当院では、高血圧・糖尿病・腎臓病などの生活習慣病とSASを一緒に管理します。
薬の調整や体調全般のサポートも行います。
- どこに受診すればよいか迷っています
-
呼吸器や鼻の病気が気になる方は呼吸器内科・耳鼻科、
生活習慣病や全身の健康管理を希望される方は**内科(総合内科・腎臓内科など)**が適しています。
当院では内科全般をカバーし、必要に応じて他科と連携しています。
詳しいパンフレットをお配りしています

阪急高槻市駅1分
やまぐち内科・腎臓内科
-
〒569-0802
高槻市北園町15番16号
Infini Takatsuki (アンフィニ高槻) 6FTEL:072-648-3860
診療科目:内科、腎臓内科


当ビル北側有料駐輪場について
 利用料金 4 時間毎に 100 円
利用料金 4 時間毎に 100 円
受診で来院された方には、駐輪場サービスコインをお渡しします。受付にてお申し出ください。
HPお問い合わせ先:info@takatsuki-naika.com
※診療に関するお問い合わせはお電話にてお願いします
-







